Ελληνική Πνευμονολογική Εταιρεία: Παρέμβαση για τις μεταμοσχεύσεις και τα καπνικά προϊόντα

Σήμερα πουθενά στην Ελλάδα δεν γίνονται μεταμοσχεύσεις πνευμόνων, επισήμαναν από την ΕΠΕ. Ενώ οι μεταμοσχεύσεις καρδιάς γίνονται στο Ωνάσειο και οι ασθενείς δεν πηγαίνουν πλέον στο εξωτερικό για μεταμοσχεύσεις πνευμόνων οι ασθενείς είναι αναγκασμένοι να πηγαίνουν σε μεταμοσχευτικά κέντρα του εξωτερικού και κυρίως στην Αυστρία.
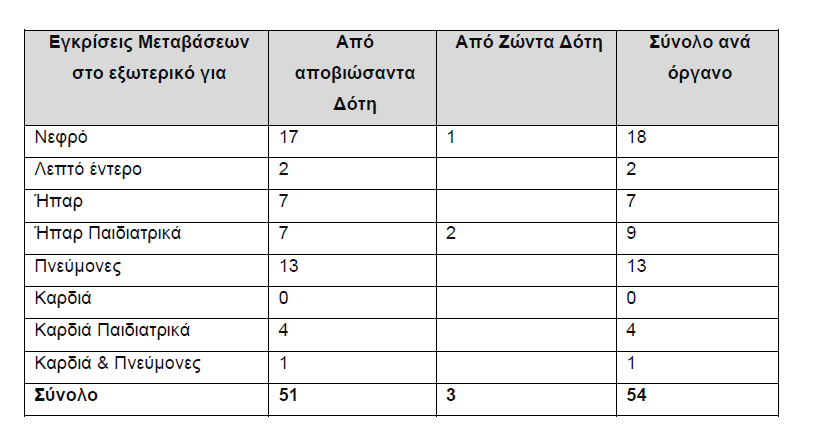
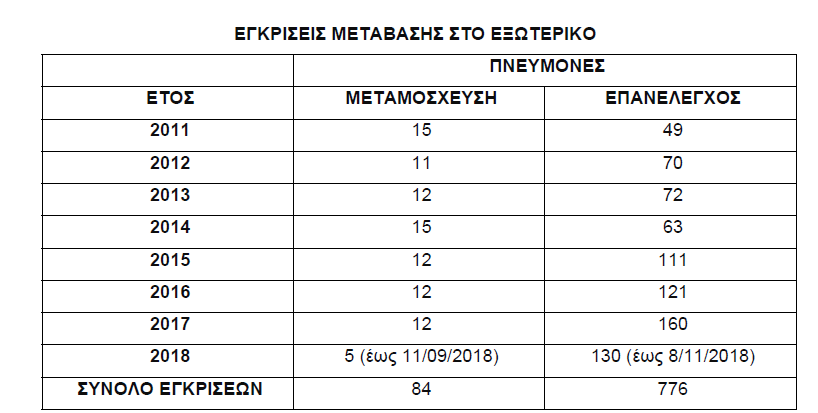
Περί τους 50 ασθενείς ανά έτος παίρνουν από τον Εθνικό Οργανισμό Μεταμοσχεύσεων (ΕΟΜ) έγκριση μετάβασης στο εξωτερικό για μεταμόσχευση οποιουδήποτε οργάνου. Δεκατρείς (13) εξ αυτών είναι για μεταμόσχευση πνεύμονα. Αυτούς τους αριθμούς δείχνει ο παρακάτω πίνακας που προέρχεται από τον ΕΟΜ.
Στο παρακάτω Πίνακα, που επίσης προέρχεται από τον ΕΟΜ, φαίνονται οι εγκρίσεις για
μετάβαση στο εξωτερικό για μεταμόσχευση πνεύμονα καθώς και επανέλεγχο των
μεταμοσχευθέντων με πνεύμονα.
Όπως φαίνεται στον Πίνακα αυτό, για το χρονικό διάστημα 2011-2017 κατά μέσον όρο ανά έτος ο αριθμός των εγκρίσεων προς μετάβαση στο εξωτερικό για μεταμόσχευση πνεύμονα ήταν 13 και για επανέλεγχο των μεταμοσχευθέντων με πνεύμονα 92.
Από τα στοιχεία του ΕΟΜ, το μέσο κόστος μεταμόσχευσης στο εξωτερικό για όλα τα όργανα είναι περίπου 200.000€ ανά μεταμόσχευση. Επομένως για το σύνολο των μεταμοσχεύσεων δαπανώνται περίπου (50 Χ 200.000) 10.000.000€ ετησίως.
Βάσει των ανωτέρω στοιχείων, το μέσο κόστος των μεταμοσχεύσεων πνεύμονα ανά έτος είναι (13 Χ 200.000) 2.600.000€ (αντιπροσωπεύει το 26% του συνόλου των μεταμοσχεύσεων εξωτερικού) και το μέσο κόστος των επανελέγχων των μεταμοσχευθέντων με πνεύμονα ανά έτος είναι (92 χ 5.000€) 460.000€ (αντιπροσωπεύει
το 46% του συνόλου).
Το μεγαλύτερο όμως κόστος είναι το ηθικό, κοινωνικό και ψυχολογικό κόστος, επειδή:
- Πολλοί ασθενείς πεθαίνουν χωρίς καν να δηλώνονται στη λίστα μεταμόσχευσης, λόγω ανυπαρξίας μεταμοσχευτικών κέντρων στην Ελλάδα και επομένως μηδαμινής πιθανότητας να μεταμοσχευθούν, και
- Σημαντικός αριθμός ασθενών που περιμένουν στις λίστες του εξωτερικού για μεταμόσχευση πνεύμονα τελικά πεθαίνουν πριν καν μεταμοσχευθούν λόγω του ότι προηγούνται προφανών ασθενείς των χωρών όπου γίνονται οι μεταμοσχεύσεις.
Η ΕΠΕ συντάσσεται με τη θέση της Ευρωπαϊκής Πνευμονολογικής Εταιρείας και του Παγκόσμιου Οργανισμού Υγείας και ΔΕΝ συστήνει τη χρήση των θερμαινόμενων τσιγάρων διότι:
1. Είναι μια άλλη μορφή καπνίσματος και χρήσης καπνού άρα προκαλούν εθισμό.
2. ΔΕΝ συμπεριλαμβάνονται στις επιστημονικά τεκμηριωμένες μεθόδους διακοπής καπνίσματος.
3. Υπονομεύουν την επιθυμία των καπνιστών να διακόψουν το κάπνισμα και των πρώην καπνιστών να παραμείνουν σε αποχή.
4. Αποτελούν πειρασμό για τους μη καπνιστές και ειδικά για τους νέους.
Στη χώρα μας το θερμαινόμενο τσιγάρο θεωρείται νέο καπνικό προϊόν και κατά τη παρούσα φάση υπόκειται στις ρυθμιστικές διατάξεις του WHO Framework Convention on Tobacco Control (WHO-FCTC) και του Νόμου 4419 –Τεύχος Α΄174/20-9-16.
Η ΕΠΕ για περισσότερα από 15 χρόνια εκπονεί Σεμινάρια Εκπαίδευσης Επαγγελματιών Υγείας στην Προσέγγιση και Θεραπεία της Χρόνιας Νόσου της Εξάρτησης από τη νικοτίνη (The national Centre for Health Statistics (NSHS), ICD-10-CM 2015) σύμφωνα με τις κατευθυντήριες οδηγίες του Παγκόσμιου Οργανισμού Υγείας και της Ευρωπαϊκής Πνευμονολογικής Εταιρείας.
Η ΕΠΕ έχει επισκεφτεί όλη την Ελλάδα κάνοντας σπιρομετρήσεις και ευαισθητοποιώντας τους Έλληνες για τις επιπτώσεις του καπνίσματος, οργανώνει εκστρατείες ενημέρωσης του κοινού (στον Κλασσικό Μαραθώνιο των Αθηνών και κάθε άλλη ευκαιρία) και τονίζει ότι το αναπνευστικό σύστημα παραμένει υγιές μόνο όταν αναπνέει καθαρό αέρα και ΔΕΝ ΣΥΣΤΗΝΕΙ ΚΑΝΕΝΑ ΑΠΟ ΤΑ ΚΑΠΝΙΚΑ ΠΡΟΪΟΝΤΑ.
Για αποφυγή τυχόν συγχύσεων, η ΕΠΕ τονίζει ότι το όραμα των Πνευμονολόγων για ένα κόσμο ελεύθερο από καπνό (smoke-free) αναφέρεται σε έναν κόσμο ελεύθερο από ΟΛΑ τα καπνικά προϊόντα, συμπεριλαμβανόμενων των ηλεκτρονικών και θερμαινόμενων τσιγάρων. Η ΕΠΕ καλεί τους καπνιστές να ενημερωθούν και να βοηθηθούν στα πιστοποιημένα από την ΕΠΕ ιατρεία διακοπής καπνίσματος (www.denkapnizo.org).
Πνευμονική ίνωση
Τα τελευταία χρόνια έχει σημειωθεί σημαντική πρόοδος στη διάγνωση και τη θεραπεία της πνευμονικής ίνωσης και ιδιαίτερα στην ιδιοπαθή πνευμονική ίνωση, η οποία είναι μια ιδιαίτερη και συχνή κατηγορία ίνωσης.
Προσβάλλει άτομα μεγαλύτερα των 50 χρόνων, συχνά καπνιστές με γαστροοισοφαγική παλινδρόμηση, τα οποία εμφανίζουν χρόνιο ξηρό βήχα και προοδευτικά εξελισσόμενη δύσπνοια. Η νόσος δεν είναι λοιμώδης, δεν
μεταδίδεται δηλαδή από άνθρωπο σε άνθρωπο, ούτε κακοήθης (καρκίνος), όμως μπορεί να πάσχουν και άλλα άτομα στην ίδια οικογένεια (οικογενής μορφή).
Οι πρόσφατες διεθνείς οδηγίες βοηθούν στην έγκαιρη και έγκυρη διάγνωση, η οποία πολλές φορές καθυστερεί και συγχέεται με άλλες μορφές ίνωσης, στις οποίες η πρόγνωση και η θεραπεία είναι διαφορετική. Για την καλύτερη διάγνωση και αντιμετώπιση της πνευμονικής ίνωσης απαιτείται ο συντονισμός από ειδικό
πνευμονολόγο, αλλά και ειδικά κέντρα αναφοράς.
Η πρόγνωση της νόσου είναι χειρότερη από πολλές μορφές καρκίνου και η επιβίωση στην πλειονότητα των ασθενών πριν από την σύγχρονη θεραπευτική αγωγή ήταν 3‐5 χρόνια. Σήμερα έχουμε στη διάθεσή μας ειδικά αντιινωτικά φάρμακα, τα οποία επιβραδύνουν σημαντικά την εξέλιξη της σοβαρής αυτής νόσου και αποζημιώνονται από τον ΕΟΠΠΥ. Παράλληλα ευρίσκονται στο στάδιο κλινικών μελετών πολλά άλλα φάρμακα.
Επίσης έχει αποδειχθεί, σε σημαντική μελέτη από το ΝΙΗ, ότι οι προηγούμενες θεραπείες με κορτιζόνη και
ανοσοκατασταλτικά δεν είναι ωφέλιμες, αλλά επιβλαβείς και ως τέτοιες πρέπει να αποφεύγονται. Ορισμένοι ασθενείς που πληρούν τα κριτήρια θα χρειασθούν μεταμόσχευση πνεύμονα.
Εμβολιασμός
Ο εμβολιασμός αποτέλεσε ένα από τα σημαντικότερα επιτεύγματα της ιατρικής που οδήγησε σε εξάλειψη πανδημιών-ενδημιών, όπως της ευλογιάς, η οποία υπήρξε μία από τις πιο θανατηφόρες ασθένειες που γνώρισε η
ανθρωπότητα. Άλλες ασθένειες όπως η ερυθρά, η πολιομυελίτιδα, η ιλαρά, η παρωτίτιδα, η ανεμοβλογιά και ο τυφοειδής πυρετός δεν έχουν σε κανένα σημείο του κόσμου τη συχνότητα που είχαν πριν αρκετά χρόνια. Από τη στιγμή που η συντριπτική πλειοψηφία του πληθυσμού εμβολιάζεται, είναι πολύ πιο δύσκολο μια επιδημία να ξεσπάσει και να εξαπλωθεί. Το φαινόμενο αυτό ονομάζεται ανοσία του πληθυσμού.
Οι λοιμώξεις του αναπνευστικού όπως η γρίπη και η πνευμονιοκοκκική νόσος, αν και εξακολουθούν να βρίσκονται στην κορυφή της πυραμίδας των αιτιών νοσηρότητας και θνητότητας παρά την ύπαρξη των αντιβιοτικών και
αντιικών, αποτελούν μη αναγνωρίσιμο αίτιο από την κοινωνία μας καθώς δε συσχετίζουν το τελικό αίτιο θανάτου (πνευμονικό οίδημα, έμφραγμα κτλ) με το ερέθισμα που το πυροδότησε.
Έτσι παρότι πολλά από αυτά τα επεισόδια μπορούν να αποφευχθούν, χιλιάδες συνάνθρωποί μας νοσούν και πεθαίνουν αδικαιολόγητα. Το λάθος του πλημμελούς εμβολιασμού συνδυάζεται στη χώρα μας με το δεύτερο παράδοξο της αλόγιστης χρήσης των αντιβιοτικών που αυξάνουν την αντοχή. Έτσι, όχι μόνο δεν προλαμβάνουμε, αλλά και πιθανά να μην έχουμε επαρκή φαρμακευτική αγωγή αν νοσήσουμε.
ΑΣ ΔΩΣΟΥΜΕ ΤΕΛΟΣ ΣΤΟ ΔΙΠΛΟ ΑΥΤΟ ΠΑΡΑΛΟΓΙΣΜΟ!
Η πνευμονιοκοκκική νόσος αποτελεί μια σημαντική αιτία νοσηρότητας και θνησιμότητας, με ένα φορτίο 1,6 εκατομμυρίων θανάτων ετησίως σε παγκόσμιο επίπεδο, με θύματα κυρίως βρέφη και ηλικιωμένους. Οι σοβαρότερες μορφές της πνευμονιοκοκκικής νόσου περιλαμβάνουν τη μηνιγγίτιδα, τη βακτηριαιμία και την
πνευμονία. Ειδικότερα, η πνευμονιοκοκκική πνευμονία συνιστά τον πλέον συνηθισμένο τύπο βακτηριακής πνευμονίας της κοινότητας, ενώ το ποσοστό θνητότητάς της στους ενήλικες κυμαίνεται από 6,4% έως 40%. Αξίζει δε να σημειωθεί ότι οι ασθενείς με πνευμονιοκοκκική πνευμονία διατρέχουν αυξημένο κίνδυνο για παράλληλη εμφάνιση οξέος καρδιακού συμβάματος (έμφραγμα μυοκαρδίου, αρρυθμία, συμφορητική καρδιακή ανεπάρκεια).
Πέραν του παράγοντα ηλικία, επιπρόσθετοι συντελεστές που επαυξάνουν τον κίνδυνο νόσησης από πνευμονιόκοκκο είναι ο διαβήτης, το άσθμα, η χρόνια αποφρακτική πνευμονοπάθεια (ΧΑΠ), τα χρόνια καρδιακά νοσήματα, η ανοσοκαταστολή, το κάπνισμα και ο αλκοολισμός.
Σε όλο τον κόσμο η αύξηση του γηράσκοντος πληθυσμού, η υπερφόρτωση των υποδομών και η αύξηση του κόστους υγειονομικής περίθαλψης, αποτελούν μεγάλες προκλήσεις για τη διασφάλιση της παροχής ποιοτικών υπηρεσιών υγείας. Ο Π.Ο.Υ. αναφέρει ότι η προαγωγή της καλής υγείας στις μεγαλύτερες ηλικίες παίζει καθοριστικό ρόλο στην αντιμετώπιση της πληθυσμιακής γήρανσης σε παγκόσμιο επίπεδο. Η πνευμονιοκοκκική νόσος δύναται να προληφθεί.
Στην Ελλάδα ο εμβολιασμός για πνευμονιόκοκκο είναι ενταγμένος στο Εθνικό Πρόγραμμα Εμβολιασμών (ΕΠΕ) και παρέχεται δωρεάν σε όλους τους ενήλικες άνω των 65 ετών, και τους ενήλικες 18 έως 64 ετών που ανήκουν στις ομάδες κινδύνου για σοβαρές πνευμονιοκοκκικές λοιμώξεις (ασθενείς με χρόνια καρδιακά, μεταβολικά και αναπνευστικά νοσήματα, ανοσοκατεσταλμένοι, καπνιστές).
Η γρίπη
Η γρίπη είναι μια μεταδοτική νόσος του αναπνευστικού προκαλούμενη από τον ιό της γρίπης, που μπορεί κάποιες φορές να οδηγήσει ακόμα και στο θάνατο (κυρίως ηλικιωμένους, μικρά παιδιά, άτομα που πάσχουν από χρόνια
νοσήματα). Ο αποτελεσματικότερος τρόπος πρόληψης είναι ο εμβολιασμός με το αντιγριπικό εμβόλιο, το οποίο, όταν χορηγηθεί σωστά και έγκαιρα, προφυλάσσει από τη μετάδοση του ιού της γρίπης, συμβάλλοντας στην προστασία από τις σοβαρές επιπλοκές της γρίπης καθώς και στη μείωση απουσιών από την εργασία, το σχολείο και κάθε άλλη κοινωνική εκδήλωση.
Δεν έχουν καταγραφεί σοβαρές συστηματικές παρενέργειες του αντιγριπικού εμβολίου. Το αντιγριπικό εμβόλιο πρέπει να χορηγείται έγκαιρα, εφάπαξ ετησίως και πριν την έναρξη της συνήθους περιόδου εμφάνισης της
έξαρσης των κρουσμάτων γρίπης, δεδομένου ότι απαιτούνται περίπου 2 εβδομάδες για την επίτευξη ανοσολογικής απάντησης στις ομάδες αυξημένου κινδύνου:
1. Εργαζόμενοι σε χώρους παροχής υπηρεσιών υγείας (ιατρονοσηλευτικό προσωπικό και λοιποί εργαζόμενοι)
2. Άτομα >60 ετών
3. Παιδιά > 6 μηνών και ενήλικες με άσθμα ή άλλες χρόνιες πνευμονοπάθειες, Καρδιακή νόσο, Ανοσοκαταστολή, Μεταμόσχευση οργάνων, αιμοσφαιρινοπάθειες, Σακχαρώδη διαβήτη, Χρόνια νεφροπάθεια, Νευρολογικά/
Νευρομυϊκά νοσήματα.
4. Έγκυες, Λεχωίδες , Θηλάζουσες
5. Άτομα με Δείκτη Μάζας Σώματος (BMI)>40 kg/m2
6. Παιδιά που παίρνουν ασπιρίνη μακροχρόνια
7. Άτομα που βρίσκονται σε στενή επαφή με παιδιά μικρότερα των 6 μηνών ή φροντίζουν άτομα με υποκείμενο νόσημα.
8. Κλειστοί πληθυσμοί (προσωπικό και εσωτερικοί σπουδαστές σχολείων, στρατιωτικών και αστυνομικών σχολών, τρόφιμοι και προσωπικό ιδρυμάτων, στρατεύσιμοι).
9. Κτηνίατροι πτηνοτρόφοι, χοιροτρόφοι, σφαγείς και γενικά άτομα που έρχονται σε συστηματική επαφή με πουλερικά.
Καρκίνος πνεύμονα
Ο καρκίνος του πνεύμονα, παρά τη μείωση της καπνιστικής συνήθειας σε πολλές χώρες της Ευρώπης, παραμένει η πιο συχνή αιτία θανάτου από καρκίνο για τους άνδρες και έχει φτάσει στο σημείο να ανταγωνίζεται τον καρκίνο
μαστού ως την κύρια αιτία θνησιμότητας από καρκίνο στις γυναίκες.
Δυστυχώς το 80% των περιπτώσεων διαγιγνώσκεται σε προχωρημένο στάδιο της νόσου, περιορίζοντας σημαντικά την επιβίωση των ασθενών. Κάθε χρόνο 1,6 εκατομμύρια πεθαίνουν από την νόσο, το οποίο μεταφράζεται σε 4,5
χιλιάδες θανάτους την ημέρα παγκοσμίως. Ο ετήσιος προσυμπτωματικός έλεγχος με Αξονική Τομογραφία Θώρακος χαμηλής δόσης ακτινοβολίας (lowdose CT) σε άτομα υψηλού κινδύνου για καρκίνο πνεύμονα, αποτελεί πλέον κοινή πρακτική.
Σύμφωνα με τις διεθνείς οδηγίες και μετά από προσεκτική αξιολόγηση, απευθύνεται σε πρώην καπνιστές (όσους έχουν διακόψει τα τελευταία 15 χρόνια) και νυν ασυμπτωματικούς καπνιστές μεταξύ 55 και 77 ετών, με ιστορικό καπνίσματος ≥30 πακέτα/έτη. Τα τελευταία χρόνια οι διαγνωστικοί χειρισμοί έχουν βελτιωθεί σημαντικά και
οδηγούν σε ταχύτερη και ασφαλέστερη διάγνωση του καρκίνου του πνεύμονα.
Η έλευση και εξοικείωση με τα βρογχοσκόπια υπερήχων και οι επεμβατικές διαγνωστικές τεχνικές συνεισφέρουν τα μέγιστα στην ταυτοποίηση του καρκινικού κυττάρου, με ακρίβεια και ελάχιστη νοσηλεία μίας ημέρας.
Η χειρουργική εξαίρεση αποτελεί τη λυδία λίθο της θεραπείας της νόσου. Η εξέλιξη της θωρακοσκοπικής χειρουργικής και συγκεκριμένα η τεχνική VATS (Video – Assisted Thoracoscopic Surgery) η οποία εφαρμόζεται τα τελευταία χρόνια, μπορεί να αντιμετωπίσει με επιτυχία πολλές περιπτώσεις καρκίνου πνεύμονα, μέσω μικρών τομών ή ακόμα και μίας μόνης (Uniportal), με ταχύτερη ανάρρωση του ασθενούς και λιγότερες επιπλοκές.
Για πολλά χρόνια, τα οφέλη από τη χημειοθεραπεία στο προχωρημένο στάδιο του καρκίνου του πνεύμονα ήταν εξαιρετικά περιορισμένα, η τοξικότητα από τη θεραπεία σημαντική και η επιβίωση των ασθενών σχετικά μικρή.
Πρόσφατα, η καλύτερη κατανόηση των μοριακών μηχανισμών οι οποίοι είναι υπεύθυνοι για την ανάπτυξη και πρόοδο της νόσου σε ειδικές ομάδες ασθενών, οδήγησε σε στοχευμένες θεραπείες οι οποίες είναι περισσότερο
αποτελεσματικές και πολύ καλύτερα ανεκτές. Στην καθημερινή πράξη αποτελεί πλέον κανόνα να εξετάζεται ο παθολογικός ιστός του πνεύμονα για την παρουσία μοριακών μεταλλάξεων και υπάρχουν πλέον βιοδείκτες που
προβλέπουν την καλή ανταπόκριση σε συγκεκριμένες κατηγορίες φαρμάκων.
Ο καρκίνος του πνεύμονα έχει περάσει έτσι στην εποχή της εξατομικευμένης θεραπείας.
Επανάσταση στην αντιμετώπιση του καρκίνου του πνεύμονα έφερε η ανοσοθεραπεία με τα νεότερα φάρμακα, τους αναστολείς του ανοσοποιητικού σημείου ελέγχου (immune checkpoint inhibitors). Ένα χαρακτηριστικό πολλών καρκίνων είναι ότι βρίσκουν οδούς προσβολής της ανοσολογικής επάρκειας του οργανισμού. Τα φάρμακα αυτά ενεργοποιούν τα λεμφοκύτταρα, ώστε να αναγνωρίζουν τα καρκινικά κύτταρα και να τα εξουδετερώνουν χωρίς να έχουν τις παρενέργειες και την τοξικότητα της χημειοθεραπείας. Η χημειοθεραπεία τα προηγούμενα χρόνια συνδυαζόταν με βιολογικούς παράγοντες και πρόσφατα άρχισε να συνδυάζεται με την ανοσοθεραπεία ως πρώτης γραμμής θεραπεία, όταν δηλαδή δεν έχει προηγηθεί άλλη θεραπεία.
Τα αποτελέσματα από μελέτες είναι πολύ ενθαρρυντικά και οι νεότεροι αυτοί παράγοντες δίνουν ελπίδα για το μέλλον. Η έρευνα έχει στραφεί προς την κατεύθυνση αυτή και εμφανίζονται συνεχώς νέα φάρμακα τα οποία στοχεύουν στην αντιμετώπιση της αντοχής στα παλαιότερα φάρμακα.
Ο ασθενής με καρκίνο του πνεύμονα αντιμετωπίζεται σήμερα πολυεπίπεδα και εξατομικευμένα. Η πρόοδος που συντελείται στις διαγνωστικές και απεικονιστικές μεθόδους, η αύξηση της επιβίωσης των ασθενών με
προχωρημένα στάδια της νόσου και η εξασφάλιση της ποιότητας ζωής συντείνουν στο να ελπίζουμε σε ένα καλύτερο μέλλον για τους ασθενείς που μάχονται με τον καρκίνο του πνεύμονα. Ας μην ξεχνάμε όμως ότι η καλύτερη αντιμετώπιση αυτής της ολέθριας ασθένειας είναι η διακοπή του καπνίσματος
ή ακόμα καλύτερα η προσπάθεια να μην ξεκινήσει ποτέ.